ako Uvoľňovanie inzulínu alebo sekrécia inzulínu je termín používaný na opis sekrécie inzulínu životne dôležitých hormónov pankreasu.
Čo je to uvoľňovanie inzulínu?

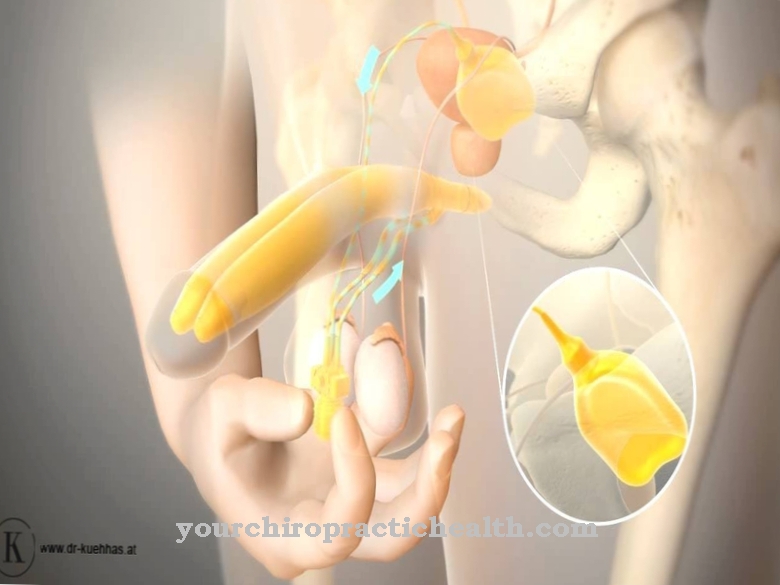
Inzulín sa vyrába iba v beta bunkách Langerhansových ostrovčekov nachádzajúcich sa v pankrease, od ktorého je odvodený jeho názov. Uvoľňovanie inzulínu je stimulované zvýšeným obsahom glukózy a v menšej miere voľnými mastnými kyselinami a niektorými aminokyselinami, ako aj gastrointestinálnymi hormónmi.
Spúšťač spôsobuje, že sa v beta bunkách vytvára viac adenozíntrifosfátu (ATP), čo vedie k zablokovaniu draslíkových kanálov. To umožňuje vápnikovým iónom z extracelulárneho priestoru lepšie prenikať do beta buniek a aktivovať uvoľňovanie inzulínu.
Inzulínové vezikuly sa potom fúzujú s bunkovou membránou beta bunky a vyprázdňujú sa do extracelulárneho priestoru (proces exocytózy). Inzulín sa začína uvoľňovať.
Inzulín sa neuvoľňuje rovnomerne, ale v ostreloch. Beta bunky uvoľňujú inzulín do krvi približne každé 3 až 6 minút.
Funkcia a úloha
Inzulín zaisťuje, že bunky tela absorbujú glukózu z krvi na premenu energie. Pri tejto funkcii ako spojenie medzi cukrom a bunkami zaisťuje inzulín, že hladina cukru v krvi zostáva v normálnom rozmedzí a nezvyšuje sa.
Je to jediný hormón, ktorý dokáže znížiť hladinu cukru v krvi. Jeho náprotivok, glukagón a do istej miery kortizol, adrenalín a štítna žľaza zvyšujú obsah cukru v krvi.
Keď telo konzumuje potraviny bohaté na uhľohydráty, premieňa ich na cukor, ktorý zvyšuje hladinu cukru v krvi. V reakcii na to beta bunky uvoľňujú viac inzulínu. To pomáha glukóze z krvi dostať sa cez bunkové steny do vnútra bunky, čím sa zníži obsah glukózy v krvnej plazme. Glukóza sa potom buď ukladá v telových bunkách ako glykogén alebo sa okamžite premení na energiu.
Glykogén je udržiavaný vo vnútri bunky, až kým nie je potrebná energia. Potom telo spadne späť na zásoby glykogénu a premení ich na energiu, ktorú potrebuje.
Ústredný krok tejto premeny, nazývaný glykolýza, sa uskutočňuje v desiatich jednotlivých krokoch. Pritom sa glukóza pomocou nukleotid adenozíntrifosfátu rozdelí na kyselinu mliečnu a etanol a pripraví sa na ďalšiu konverziu energie.
Najmä pečeňové a svalové bunky môžu absorbovať a ukladať veľké množstvá glukózy. Zvlášť dobre reagujú na pôsobenie inzulínu v tom, že ich bunkové membrány sa stávajú priepustnejšie a prístupnejšie ku glukóze, keď dochádza k zvýšenému uvoľňovaniu inzulínu.
Naopak, nervové bunky prijímajú glukózu z krvi nezávisle od uvoľňovania inzulínu. Ak bunky závislé od inzulínu prijímajú viac glukózy, keď je hladina inzulínu zvýšená, nervové bunky môžu zaznamenať nedostatočnú dodávku glukózy, pretože v tomto prípade pre nich zostáva príliš málo glukózy. Pri ťažkej hypoglykémii (nízka hladina cukru v krvi) preto existuje riziko poškodenia nervového systému závislého od glukózy.
Ak hladina cukru v krvi klesne pod hodnotu okolo 80 mg / dl, použijú sa na zvýšenie hladiny cukru v krvi vyššie uvedení oponenti adrenalín, glukagón alebo kortizol. Počas tejto doby je produkcia inzulínu v tele výrazne znížená.
Choroby a choroby
Diabetes mellitus je všeobecný pojem pre rôzne poruchy manipulácie s inzulínom v tele. Pri cukrovke typu 1 už telo nie je schopné produkovať samotný inzulín. Imunitný systém ničí beta-bunky produkujúce inzulín a nakoniec vedie k nedostatku inzulínu.
Glukóza v krvi sa potom už nemôže dostať do buniek a chýba ako dodávateľ energie. Po určitom čase je nedostatok telesných buniek, zvýšenie hladiny cukru v krvi, strata živín a vody a nadmerné okyslenie krvi.
Diabetes 1. typu sa obvykle lieči umelo vyrobenými inzulínovými prípravkami, ktoré sa podávajú subkutánne vo forme injekčných striekačiek alebo pomocou inzulínovej pumpy. Presná príčina cukrovky typu 1 ešte nebola objasnená. Teraz sa predpokladá multifaktoriálny proces, do ktorého sú zapojené genetické aj environmentálne vplyvy.
Pri cukrovke typu 2 môže telo stále produkovať inzulín samotný, ale to môže mať len obmedzený účinok v dôsledku inzulínovej rezistencie v bunkách.
Cukrovka 2. typu sa často vyvíja po dlhú dobu. Môže trvať niekoľko rokov, kým sa dosiahne absolútna rezistencia na inzulín a skutočná diagnóza diabetu 2. typu. Na začiatku môže telo kompenzovať znížené spracovanie inzulínu v bunkách zvýšením produkcie inzulínu. Čím dlhšie ochorenie pretrváva, tým horšie môže pankreas držať krok s produkciou a hladina cukru v krvi už nemôže byť regulovaná. Nakoniec sa prejaví cukrovka 2. typu.
O diabete 2. typu sa tiež hovorí, že má multifaktoriálne príčiny. Na rozdiel od typu 1 je však obezita prvým možným spúšťačom. U čerstvo prejaveného diabetu typu 2 sa preto často najprv lieči strava. Genetické faktory však môžu byť tiež príčinou typu 2. V tomto prípade alebo ak cukrovka 2. typu pretrváva aj po chudnutí, lieči sa tabletami.
Ďalším, ale oveľa zriedkavejším ochorením spojeným s inzulínom je takzvaný hyperinzulinizmus. Tu sa vytvára príliš veľa inzulínu v dôsledku nadprodukcie beta buniek. Výsledkom sú časté nízke hladiny cukru v krvi (hypoglykémia).






.jpg)






.jpg)
.jpg)


.jpg)