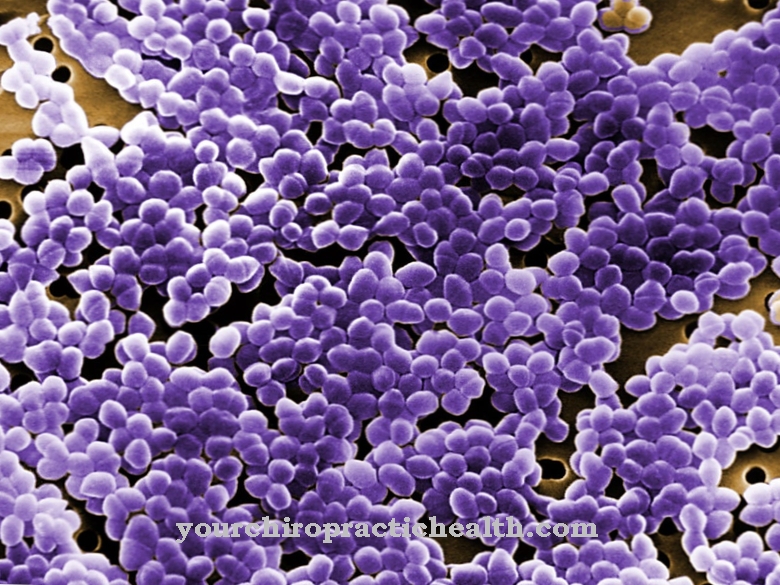
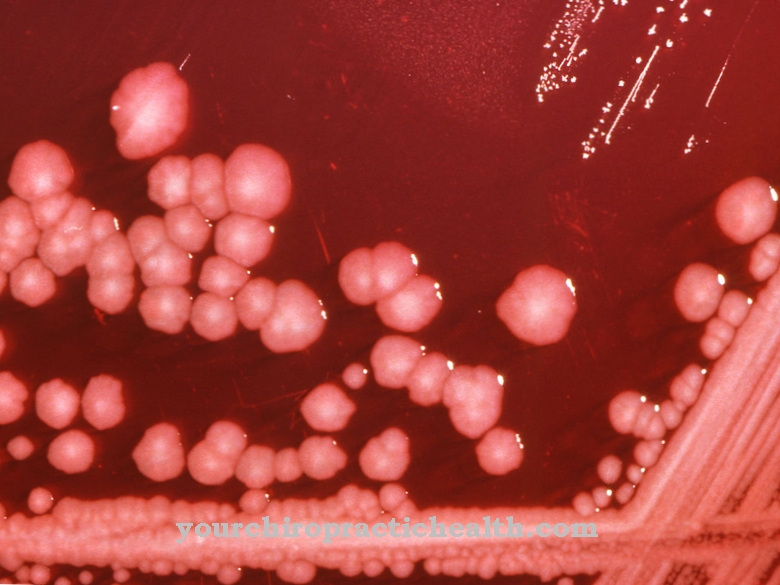
Clostridium difficile je gram-pozitívna, tyčovitá, povinná anaeróbna baktéria z divízie Firmicutes. Endosporálny formátor je jedným z najdôležitejších nosokomiálnych baktérií a môže viesť k výskytu kolitídy spojenej s antibiotikami, najmä v klinickom prostredí.
Čo je liek Clostridium Difficile?
Clostridium difficile je gram-pozitívna baktéria v tvare tyčinky a patrí do rodiny Clostridiaceae. C. difficile je fakultatívne patogénne činidlo, ktoré môže viesť k život ohrozujúcemu zápalu hrubého čreva (pseudomembranózna kolitída), najmä po užití antibiotík. Vďaka tomu je jedným z najvýznamnejších nozokomiálnych patogénov („nemocničné baktérie“), pretože v nemocniciach sa často používajú širokospektrálne antibiotiká a doba liečby antibiotikami je zvyčajne dlhšia.
C. difficile je jednou z povinných anaeróbnych baktérií, a preto nemá možnosť aktívneho metabolizmu v oxímovom prostredí obsahujúcom kyslík. Dokonca aj malé množstvo kyslíka môže byť pre baktériu toxické.
Okrem toho má tento typ klostrídií schopnosť vytvárať endospory, ktoré sú veľmi odolné voči rôznym vplyvom prostredia. Ak bunka pociťuje silný stres, začne sa prísne regulovaný proces tvorby spór (sporulácia). Počas sporulácie vegetatívna bunka vytvára ďalší bunkový kompartment, ktorý okrem iného chráni DNA a dôležité proteíny v zrelej spóre s veľmi stabilným bunkovým obalom. Spóra sa uvoľní potom, čo materská bunka zomrie, a tak zabezpečuje prežitie bunky.
Táto metabolicky neaktívna forma perzistencie znamená, že stresové faktory, ako sú teplo, kyslík, sucho alebo dokonca veľa dezinfekčných prostriedkov na báze alkoholu, sa môžu tolerovať, až kým sa spór nevráti do vegetatívneho stavu za priaznivejších podmienok prostredia.
Výskyt, distribúcia a vlastnosti
Clostridium difficile je v zásade distribuovaný po celom svete (všadeprítomný) a vyskytuje sa v životnom prostredí hlavne v pôde, prachu alebo povrchovej vode. C. difficile sa tiež nachádza v črevách ľudí a zvierat. O niečo menej ako 5% všetkých dospelých nosí baktériu väčšinou bez povšimnutia. Na rozdiel od toho sa zárodok našiel asi u 80% všetkých detí, čo zrejme robí jednu z prvých baktérií kolonizujúcich črevá novorodenca.
Vysoká prevalencia v nemocniciach je vážnym problémom: Baktéria sa dá zistiť u 20% - 40% všetkých pacientov a mnohí pacienti tiež zažívajú novú kolonizáciu C. difficile, ale bez objavenia sa príznakov okamžite. Frekvencia a závažnosť infekcií spôsobených C. difficile sa v posledných rokoch zvýšila. Veľmi odolné spóry, ktoré sú dokonca odolné voči mnohým bežným dezinfekčným prostriedkom na báze alkoholu, majú vysokú perzistenciu v špine, prachu, na odevoch alebo podlahách. Toto spolu s niekedy nedostatočnou hygienou v nemocniciach prispieva k jeho rýchlemu rozšíreniu medzi pacientmi.
Táto vysoká miera šírenia sa stáva problematickou, keď sa vezmú do úvahy podmienky pre akútnu infekciu C. difficile. U zdravých ľudí predstavuje prirodzená kolonizácia (hrubého) čreva nepatogénnymi baktériami (črevná mikrobiota) ochranu pred inými škodlivými typmi baktérií. Prispôsobením a interakciou s ľudským hostiteľom môže táto mikrobiota do istej miery obmedziť rast nežiaducich zárodkov. Naše normálne črevné mikrobioty zahŕňajú baktérie rodov Bacteroides, Faecalibacterium alebo Escherichia, ako aj druhy Clostridium, ale nie Clostridium difficile.
Ak sa táto mikrobiota čiastočne alebo úplne zabije antibiotikami, spóry C. difficile môžu klíčiť v anoxickom prostredí hrubého čreva a silno sa množia.
Aj keď zvýšenie po užití antibiotík je najčastejšou príčinou akútnej infekcie, sú ohrození aj starší pacienti alebo pacienti s oslabeným imunitným systémom. Okrem toho u pacientov, ktorí užívajú inhibítory protónovej pumpy na reguláciu žalúdočnej kyseliny, existuje riziko, že baktéria nebude zabíjaná žalúdočnou kyselinou a vstúpi do čreva.
Infekcia C. difficile má zvyčajne za následok ťažkú hnačku a zápal hrubého čreva. Ak sa baktéria vráti späť do prostredia obsahujúceho kyslík cez stolicu, sporulácia sa začne okamžite kvôli kyslíkovému stresu. Po exkrécii a sporulácii môže pacient ľahko spóry preniesť na iných pacientov, personál alebo rôzne povrchy. V tejto akútnej fáze ochorenia je najväčšie riziko infekcie a šírenia.
Svoje lieky nájdete tu
➔ Lieky na hnačkuChoroby a choroby
Clostridium difficile môže za určitých okolností opísaných vyššie (pseudomembranózna kolitída alebo kolitída spojená s antibiotikami) spôsobiť špecifickú formu zápalu čreva. Medzi typické príznaky patrí náhla hnačka, horúčka, bolesť brucha a dehydratácia spojená s hnačkami a nedostatok elektrolytov. V miernych formách sa vyskytuje hnačka z buničiny, v závažnejších prípadoch to môže viesť k život ohrozujúcim zápalom a opuchom celého hrubého čreva (toxický megakolon), perforáciám čreva alebo otrave krvi (sepsa).
Je dôležité, aby lekár odlíšil Clostridium difficile od iných potenciálnych patogénov. Dôležitými ukazovateľmi sú rizikové faktory, ako je vek, imunosupresia, používanie antibiotík, inhibítorov protónovej pumpy alebo protizápalových liekov. Spolu s mikrobiologickými testami a detekciou špecifických toxínov produkovaných C. difficile môžu potvrdiť diagnózu.
Toxíny sú dva z hlavných faktorov virulencie C. difficile: TcdA (toxín A) a TcdB (toxín B). Tieto sú do značnej miery zodpovedné za poškodenie črevného tkaniva, pričom existujú kmene, ktoré neprodukujú toxín A a napriek tomu môžu viesť k ťažkým priebehom chorôb. Štúdie navyše preukázali, že toxín B je relevantnejším faktorom a jeho účinok podporuje toxín A.
Oba toxíny môžu prenikať do epitelových buniek čreva, kde menia tak dôležité štrukturálne proteíny (aktíny), ako aj signálne dráhy v bunke (rôzne GTPázy, ktoré sa podieľajú na organizácii aktínového skeletu). Výsledkom je, že bunky strácajú svoj pôvodný tvar (zmena v morfológii buniek) a môžu sa zničiť dôležité medzibunkové spojenia (tesné spojenia). To vedie k smrti buniek (apoptóza), k úniku tekutín a umožňuje toxínom alebo patogénom preniknúť hlbšie do tkanív a ďalej poškodiť sliznicu. Poškodené bunky spolu s bunkami imunitného systému a fibrínmi tvoria typický pseudomembrán, ktorý možno v endoskopickej diagnostike považovať za dostatočne jasnú identifikáciu infekcie C. difficile.

.jpg)



.jpg)