Osteomyelofibrosis je veľmi zriedkavé, chronické a nevyliečiteľné ochorenie kostnej drene. Ide ruka v ruke so zvyšujúcim sa obmedzením tvorby krvných buniek, čo vedie k rôznym komplikáciám, ako je anémia, krvácanie a zvýšené riziko infekcie.
Čo je osteomyelofibróza?

© freshidea - stock.adobe.com
Osteomyelofibrosis (tiež chronická idiopatická myelofibróza, Osteomyelosclerosis alebo primárna myelofibróza) patria k tzv. chronickým myleoproliferatívnym ochoreniam. Tieto sa vyznačujú nadprodukciou krvných buniek krvotvornými bunkami v kostnej dreni, tzv. Krvotvornými kmeňovými bunkami.
Pri osteomyelofibróze sú najmä leukocyty a trombocyty zvýšené v skorej fáze ochorenia. V ďalšom priebehu ochorenia sa v kostnej dreni vytvára stále viac vláknité spojivové tkanivo, čo v dlhodobom horizonte vedie k skleroterapii tkaniva kostnej drene, ktoré vytvára krv. Tvorba krvi sa posúva do sleziny a pečene, ktoré sú preto významne zväčšené.
Pretože tieto nemôžu úplne kompenzovať normálnu tvorbu krvi v kostnej dreni, vyvíja sa výrazná anémia (anémia). Osteomyelofibróza je veľmi zriedkavé ochorenie s incidenciou 0,6 až 1,5 na 100 000 obyvateľov alebo 1 200 nových prípadov ročne. Ženy sú postihnuté častejšie ako muži. Priemerný vek nástupu je medzi 60 a 65 rokmi.
príčiny
Príčiny a etiológia osteomyelofibrózy neboli doteraz objasnené. Ochorenie sa vyskytuje ako primárna alebo idiopatická forma nezávisle alebo ako sekundárny dôsledok iného ochorenia, ktoré mení kostnú dreň. Pri primárnej osteomyelofibróze sa predpokladá získaný genetický defekt.
V 50 percentách prípadov je možné zistiť mutáciu typickú pre chronické myeloproliferatívne ochorenia - takzvanú mutáciu JAK2. Okrem toho sa o možných príčinách diskutuje o faktoroch, ako je vystavenie ionizujúcemu žiareniu alebo chemickým látkam, ako aj iným doteraz nevysvetleným ovplyvňujúcim faktorom.
Základnými chorobami sekundárnej formy sú najmä esenciálna trombocytémia (výrazne zvýšené zvýšenie krvných doštičiek) a polycytémia vera (výrazne zvýšená tvorba červených krviniek).
Príznaky, choroby a príznaky
Osteomyelofibróza sa vyznačuje postupným nástupom a pomalým vývojom symptómov. Choroba sa klinicky prejavuje na základe charakteristickej triády abnormálnej proliferácie spojivového tkaniva vysokej kvality (fibróza drene) s obliteráciou tkaniva kostnej drene, ktoré tvorí krv, so zníženou tvorbou krvi v slezine a pečeni (extramedulárna hematopoéza) a zväčšením sleziny (splenomegália) v dôsledku vytesnenej krvi.
V dôsledku veľmi zväčšenej sleziny sa susediace orgány, najmä črevné oblasti, premiestnia. Pohyb čriev (peristaltika) je brzdený. Existujú rôzne, niekedy sa meniace príznaky, ako je pocit tlaku v ľavom hornom bruchu, zvyšujúci obvod brucha a pálenie záhy. Zvýšenie tlaku v bruchu vedie k zlomeninám (hernie slabín, pupku alebo žalúdka) a tlaku na žlčové cesty a krvné cievy.
Príliš zväčšená slezina tiež odfiltruje príliš veľa krviniek z periférnej krvi (hypersplenizmus). Pretože slezina a pečeň nemôžu úplne nahradiť kostnú dreň, tvorba krvných buniek je v ďalšom priebehu obmedzená. Oba procesy vedú k prudkému poklesu všetkých krviniek (pancytopénia), ako aj k zvýšenej tendencii ku krvácaniu a náchylnosti k infekcii. V niektorých prípadoch je pečeň mierne zväčšená. Všeobecnými príznakmi sú často strata chuti do jedla so znížením hmotnosti, znížená výkonnosť a občasná horúčka a nočné potenie.
Diagnóza a priebeh choroby
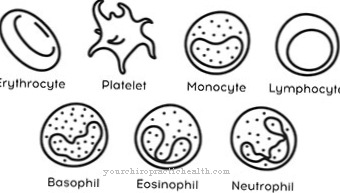
Diagnóza sa často robí náhodne kvôli zväčšenej a teda bolestivej slezine alebo ako súčasť rutinného krvného testu. V počiatočnom štádiu krvný obraz vykazuje značne zvýšený počet bielych krviniek (leukocytóza) a zvýšenú tvorbu nových krvných doštičiek (trombocytóza), zatiaľ čo červené krvinky (erytrocyty) sú väčšinou normálne.
V neskorej fáze môže byť v krvnom obraze zistená pancytopénia, pri ktorej sa vo všetkých troch bunkových radoch znižuje tvorba krvi. Navyše, nezrelé prekurzory bielych a červených krviniek je možné vidieť v krvnom nátere v dôsledku extramedulárnej tvorby krvi (tzv. Leukoerytroblastický krvný obraz). Ďalej je možné detegovať charakteristickú mutáciu JAK2.
Diagnosticky rozhodujúca je punkcia kostnej drene, pomocou ktorej nie je možné získať žiadnu alebo len veľmi malú kostnú dreň (tzv. Punctio sicca alebo „suchá dreň“). Následné vyšetrenie tkaniva ukazuje fibrózu drene. Sonografia môže hodnotiť zväčšenie sleziny a pečene.
X-ray môže ukázať nadmernú akumuláciu vápenatej kostnej hmoty (sklerózy) v oblasti chrbtice. Priebeh a prognóza nevyliečiteľnej choroby sú veľmi variabilné a musia sa posudzovať jednotlivo. Prognóza primárnej formy je lepšia ako prognóza sekundárnej formy. Celkovo je doba prežitia v priemere päť rokov.
komplikácie
Osteomyelofibróza je zhubné ochorenie krvotvorného systému. Ich prognóza sa však veľmi líši. K úmrtiu môže dôjsť v ktoromkoľvek štádiu choroby z dôvodu závažných komplikácií. V rámci terapie je však možné významné zníženie rizika komplikácií. V počiatočnej fáze ochorenia sa často vyvíja trombóza, čo môže viesť k embólii so smrteľnými následkami.
Je to spôsobené veľmi vysokou mierou delenia krvotvorných buniek. Neskôr dominuje prudký pokles počtu rôznych krviniek, ktorý sa nazýva pancytopénia. K tvorbe krvi potom už nedochádza v kostnej dreni, ale v slezine a pečeni. Z tohto dôvodu sa splenomegália a hepatomegália vyskytujú v neskorej fáze osteomyelofibrózy. Slezina a pečeň sa teda veľmi zväčšujú.
Ako komplikácia splenomegálie sa vyskytuje hypersplenizmus s konštantnou anémiou, zvýšená tendencia ku krvácaniu a zvýšené riziko infekcií. Hypersplenizmus je navyše veľmi bolestivý, pretože veľkosť sleziny môže vytlačiť susedné orgány. Ak sa nelieči, tento stav je niekedy fatálny. Ďalej sa v neskorom štádiu môže vyskytnúť takzvaný prudký nárast.
To vedie k agresívnej leukémii so smrteľným následkom v dôsledku zvýšenej tvorby nezrelých myolytických a lymfatických krviniek. Okrem leukémie sú infekcie najčastejšími fatálnymi komplikáciami osteomyelofibrózy.
Kedy by ste mali ísť k lekárovi?
Ľudia, ktorí majú všeobecný pocit choroby s rastúcou tendenciou, by sa mali poradiť s lekárom. Ak dôjde k opuchom v hornej časti tela, k zvýšeniu obvodu brucha alebo páleniu záhy, je potrebné, aby lekár tieto príznaky objasnil. Zníženie výkonnosti, horúčka, vnútorná slabosť a strata chuti do jedla sú príznakmi zdravotných porúch. Návšteva lekára je nevyhnutná, ak v oblasti pupku alebo žalúdka je pocit tlaku alebo zlomeniny.
Črevné nepohodlie alebo opakovaný hluk v gastrointestinálnej oblasti sa považujú za neobvyklé. Je potrebné konzultovať s lekárom, aby sa mohol začať výskum príčiny. Osteomyelofibróza sa vyznačuje pomalým zvyšovaním príznakov a súčasným znižovaním kvality života. Tento proces je opísaný pacientmi ako plazivosť a prebieha počas niekoľkých mesiacov. Ak už nie je možné plniť denné povinnosti, účasť na spoločenskom a spoločenskom živote klesá a znižuje sa pohoda, lekár musí byť o vývoji informovaný.
Nočné potenie, zmeny v spojivovom tkanive, nepravidelnosti v srdcovom rytme a poruchy obehového systému majú byť predložené lekárovi. Ak sa vyvinie trombóza, dotknutá osoba je ohrozená. Je potrebná lekárska starostlivosť čo najrýchlejšie, aby nedošlo k trvalému poškodeniu zdravia alebo predčasnej smrti.
Liečba a terapia
Pri osteomyelofibróze nie je možná kauzálna terapia. Pretože krvotvorná drvina, ktorá vytvára krv, sa čoraz viac ničí, môže dlhodobo vyliečiť iba alogénna transplantácia kmeňových buniek krvi. Vysokoriziková transplantácia sa však vykonáva iba u osôb mladších ako 60 rokov, ktoré nemajú významné komorbidity.
Šance na úspech sú tiež nižšie, pretože transplantované krvné kmeňové bunky sa v skleróznej kostnej dreni neusadzujú dobre. Okrem toho sa liečba podáva iba symptomaticky. V skorej fáze sa interferón alfa alebo hydroxymočovina používa na zníženie počtu krvných doštičiek a leukocytov pomocou liekov.
S pomocou talidomidu a lenalidomidu - pravdepodobne v kombinácii s predisolonom - sa znižuje potreba transfúzií spôsobených anémiou. Ak je počet erytrocytov a krvných doštičiek príliš nízky, môžu sa pridať koncentráty červených krviniek alebo bielych krviniek v neskorej fáze (substitúcia erytrocytov alebo krvných doštičiek). Koncentráty erytrocytov dodávajú telu vysoké množstvo železa.
To sa hromadí v tele a môže poškodiť srdce a pečeň (sekundárna hemochromatóza). Prebytočné železo môže byť vylúčené špeciálnymi liekmi. Na stimuláciu tvorby červených krviniek sa používajú aj rastové faktory, ako je erytropoetín alebo, vo veľmi zriedkavých prípadoch, androgény, ako je winobanín alebo metenol.
Ak existuje zvýšené riziko trombózy v dôsledku trombocytózy, používa sa ASA (100 / dl) alebo anagrelid ako rezervný liek. Splenektómia (odstránenie sleziny) sa zvyčajne vykonáva v skorých štádiách a iba v prípade príznakov mechanického vytlačenia a hypersplenizmu, pretože v slezine dochádza k nahradeniu krvi. V neskorých štádiách môže byť indikovaná mierna forma žiarenia na zníženie veľkosti sleziny.
Svoje lieky nájdete tu
➔ Lieky proti bolestiVýhľad a predpoveď
Prognóza osteomyelofibrózy závisí od mnohých faktorov, pretože sa veľmi líši. To zahŕňa, či ide o primárne alebo sekundárne ochorenie alebo či má patent ďalšie choroby.
Pri primárnej osteomyelofibróze sa musí očakávať znížená dĺžka života. Očakáva sa, že približne 50 percent všetkých postihnutých ľudí bude žiť ďalších päť rokov. Priemerná dĺžka života je viac ako desať rokov u 20 percent všetkých pacientov. Zriedkavé ochorenie sa však vyskytuje predovšetkým u starších ľudí. Medzi najbežnejšie príčiny smrti v súvislosti s osteomyelofibrózou patria kardiovaskulárne zlyhanie a infekcie v dôsledku oslabenia kostnej drene. Niekedy sa vyskytuje aj agresívna akútna myeloidná leukémia. Prognóza však tiež závisí od genetického defektu, ktorý je základom choroby. Za nepriaznivé faktory prognózy sa považujú leukocytóza, leukopénia, neoangiogenéza, trombocytopénia a ťažká anémia (anémia).
Vzhľadom na rôzne prognózy existuje osobitné skóre rizika. Toto rozlišuje medzi štyrmi rizikovými skupinami pacientov. Hodnotenie má vplyv aj na terapeutické opatrenia. Vek nad 65 rokov a príznaky ako chudnutie, nočné potenie a horúčka sa považujú za negatívne faktory prognózy.
Trvalé liečenie osteomyelofibrózy je možné iba pri alogénnej transplantácii kostnej drene. Vzhľadom na svoje vysoké riziká sa však vykonáva iba u pacientov mladších ako 50 rokov.
prevencia
Osteomyelofibróze sa nedá zabrániť.
domáce ošetrovanie
Vo väčšine prípadov osteomyelofibrózy majú postihnutí jedinci k dispozícii iba veľmi málo a zvyčajne iba obmedzené priame následné opatrenia. Z tohto dôvodu by sa osoby postihnuté týmto ochorením mali čo najskôr poradiť s lekárom, aby sa v ďalšom priebehu nevyskytli žiadne komplikácie alebo iné ťažkosti. Čím skôr sa konzultuje s lekárom, tým lepší bude ďalší priebeh choroby.
Dotknuté osoby sú väčšinou závislé od užívania rôznych liekov. Vždy je potrebné dbať na správne dávkovanie a pravidelný príjem, aby sa symptómy správne a trvalo zmiernili. Pravidelné kontroly u lekára sú tiež veľmi užitočné a môžu zabrániť ďalšiemu poškodeniu.
Väčšina pacientov závisí od pomoci a podpory vlastných rodín v ich každodennom živote. Psychologická podpora má tiež pozitívny vplyv na ďalší priebeh osteomyelofibrózy a môže zabrániť rozvoju depresie a iných psychických ťažkostí. Ochorenie môže tiež viesť k zníženiu očakávanej dĺžky života postihnutej osoby, pričom ďalší priebeh závisí vo veľkej miere od času diagnózy.
Môžete to urobiť sami
Pozitívny prístup má okrem lekárskeho ošetrenia pozitívny vplyv na ďalší priebeh choroby. Rozhovory s terapeutom sú často užitočnou oporou, pretože v mnohých životných situáciách sa prejavuje všímavosť a pokoj.
Aby bolo možné účinne prispôsobiť terapiu lekárovi vašim vlastným potrebám, je vhodné si každý týždeň zaznamenať príznaky, ako sú bolesť, svrbenie, únava, strata hmotnosti atď., A tieto poznámky zobraziť pri najbližšom lekárovi.
Fyzická aktivita prispôsobená vášmu vlastnému výkonu pomáha znižovať stres, posilňuje telo a zlepšuje celkovú pohodu. Cestovanie môže mať aj tento účinok, ale tí, ktorých sa to týka, musia vždy zabaliť zmysluplné lekárske dokumenty, aby lekári na mieste mohli prípad v prípade potreby rýchlo prečítať. Okrem toho sa musia v primeranom čase vykonať potrebné očkovania, aby sa vybudovala primeraná ochrana proti očkovaniu.
Zmena stravovania spolu s odborníkom na výživu a ošetrujúcim lekárom môže zmierniť problémy, ako sú anémia, únava a problémy s hmotnosťou, a ak sa prispôsobia vašim vlastným potrebám, významne zvýšia kvalitu života. To zahŕňa stravu bohatú na živiny, škroby a vitamíny, ako aj primeraný príjem tekutín. Rozdelenie raňajok, obedov a večere na niekoľko menších porcií a občerstvení, ktoré sa jedia po celý deň, umožňuje vyššiu absorpciu živín a tým aj priberanie na váhe, aj keď sa rýchlo cítite naplno.

.jpg)

.jpg)
.jpg)



.jpg)